L’incontinence urinaire est définie, selon l’International Continence Society (ICS), par « toute perte involontaire d’urine dont se plaint le patient» (Abrams et coll, 2003).
Chez la femme, les formes cliniques les plus fréquentes sont l’incontinence urinaire d’effort, l’incontinence urinaire par impériosité et l’incontinence urinaire mixte.
Plusieurs types d’incontinence urinaire à l’effort peuvent être distingués. Une classification a été proposée en fonction de l’aspect radiologique de la jonction urétro-vésicale et de l’urètre. La perte de l’angle urétro-vésical postérieur constitue le type I (Haab et coll., 1996). Le type II est défini par l’association d’un prolapsus vésical et de l’urètre durant un effort augmentant la pression abdominale (hyper-mobilité vésico-urétrale). En 1980, McGuire et coll. introduisirent le concept d’incontinence urinaire de type III correspondant à l’insuffisance sphinctérienne urétrale. Ce type d’incontinence est particulièrement observé chez les patientes ayant subi plusieurs interventions chirurgicales pour une incontinence urinaire. Il se manifeste par un col vésical ouvert et un urètre immobile.
L’accouchement par voie vaginale constitue l’un des principaux facteurs de risque d’incontinence urinaire. Il peut favoriser une insuffisance sphinctérienne urinaire ou anale par une neuropathie d’étirement (Snooks et coll., 1986, 1984). Cependant, les effets directs de l’accouchement sur les fibres musculaires du périnée sont encore mal connus.
Toute chirurgie abordant l’urètre est susceptible de léser les fibres musculaires sphinctériennes et/ou leur innervation. Chez l’homme, la survenue d’une incontinence urinaire est habituellement une séquelle de la chirurgie prostatique (adénome ou cancer de la prostate) (Ficazzola et Nitti, 1998 ; Comiter et coll., 1997, 2003 ; Gudziak et coll., 1996). Après prostatectomie radicale pour cancer, l’incontinence urinaire peut s’expliquer par : (i) une lésion directe du sphincter et/ou de son innervation, (ii) une diminution de la longueur fonctionnelle urétrale (Rudy et coll., 1984), (iii) une instabilité vésicale de novo.
Une lésion neurologique centrale (lésion du cône médullaire ou des racines nerveuses S2, S3 and S4) ou périphérique peut être responsable de troubles vésico-sphinctériens. La chirurgie pelvienne (amputation abdomino-périnéale pour cancer du rectum, hystérectomie) peut entraîner une lésion des plexus hypogastriques pelviens à son tour responsable d’une insuffisance sphinctérienne urétrale.
Une irradiation musculaire à la dose de 16 Gy détruit les fibres musculaires, leurs terminaisons nerveuses et les cellules satellites intrinsèques responsables de la régénération musculaire (Wernig et coll., 2000). L’association d’une irradiation à une lésion directe du sphincter strié lors d’un traitement pour cancer de prostate est donc susceptible d’entraîner une lésion irréversible.
L’incidence de l’insuffisance sphinctérienne urétrale augmente avec l’âge (Parazzini et coll., 2000 ; Ballanger et Rischmann, 2000). Ceci s’explique par le fait que la muqueuse urétrale et les muscles du plancher périnéal (sphincter compris) ont des récepteurs aux œstrogènes (Seidlova-Wuttke et coll., 2004). Le déficit hormonal lié à la ménopause pourrait ainsi être un facteur déclenchant de l’insuffisance sphinctérienne.
Par ailleurs, Strasser et coll. (1999) ont mis en évidence une majoration des phénomènes apoptotiques dans le sphincter strié urétral de femmes âgées, sans que l’origine de cette mort cellulaire n’ait pu être identifiée précisément.
Une prédisposition familiale a été mise en évidence chez les femmes incontinentes (Mushkat et coll., 1996) mais les anomalies génétiques s’y rapportant ne sont pas encore déterminées.
L’incontinence urinaire d’effort de la femme, qu’elle soit secondaire à la dégradation des structures de soutien de l’urètre ou à une insuffisance sphinctérienne, est le résultat d’altérations neuromusculaires et conjonctives complexes. De nombreuses études histologiques et électrophysiologiques ont cherché à caractériser l’origine de cette dégradation. Mais les résultats énoncés sont parfois contradictoires et reflètent son caractère multifactoriel.
Les principales études électrophysiologiques ont mis en évidence des signes de dénervation partielle périnéale en cas d’insuffisance sphinctérienne anale ou d’incontinence urinaire après l’accouchement (Snooks et coll., 1986, 1984). La dénervation sphinctérienne se manifeste par une diminution des unités motrices électromyographiques avec absence de recrutement lors des contractions volontaires et par des potentiels de fibrillation au repos (Haab et coll., 1996). Prat-Pradal et coll. (1991) ont mis en évidence des lésions électromyographiques mixtes neuropathiques et/ou myopathiques chez des patientes ayant une insuffisance sphinctérienne urétrale.
Les études histologiques réalisées à partir de biopsies musculaires périnéales chez des femmes incontinentes ont fait état d’anomalies témoignant soit d’une atteinte primitivement myopathique dans le muscle élévateur de l’anus (Dimpfl et coll., 1998; Helt et coll., 1996) soit d’une atteinte neuropathique dans le sphincter strié urétral (Hale et al., 1999). Helt et coll. (1996) ont conclu à une absence de dénervation sur des biopsies de muscle élévateur de l’anus prélevées chez des femmes incontinentes ou présentant un prolapsus. Chen et coll. (2003) ont mis en évidence des signes de dénervation et une fibrose musculaire qui évoque une atteinte de type myopathique. Gilpin et coll. (1989) ont observé la présence de fibres nécrotiques et de fibres centronuclées témoignant d’un processus myopathique avec des phénomènes de régénération. Parks et coll. (1988) ont clairement mis en évidence des signes de dénervation chronique avec groupement de fibres et atrophies en coin dans le sphincter anal de patientes souffrant d’incontinence fécale. Enfin, une modification de la composition en collagène a été démontrée par certains auteurs (Goepel et coll., 2003 ; Ulmsten et coll.,1987).
Au total, l’origine de l’altération musculaire à l’origine d’une l’insuffisance sphinctérienne urétrale n’est pas clairement établie et varie probablement en fonction du sexe et de l’étiologie. Chez la femme, il pourrait s’agir d’une lésion d’étirement du nerf pudendal ou d’une atteinte primaire des fibres musculaires liée à un éventuel trouble métabolique ou génétique. Dans l’élaboration des différentes étapes de notre projet, nous avons cherché à développer une lésion sphinctérienne rassemblant les principales caractéristiques décrites plus haut avec absence de processus régénératif actif et une combinaison de signes neuropathiques et myopathiques.
Le traitement de l’insuffisance sphinctérienne urétrale est difficile. Les principales options thérapeutiques sont la rééducation et la chirurgie. L’implantation d’un sphincter artificiel représente le traitement le plus physiologique. Il s’agit d’une intervention lourde avec de fréquentes reprises pour dysfonctionnement et les conséquences sur l’urètre à long terme sont encore mal connues. Les autres traitements sont représentés par les injections péri-urétrales de substances inertes, la mise en place d’une fronde sous urétrale et plus récemment l’implantation de ballons gonflables. Le principe de ces interventions est d’augmenter la résistance à l’écoulement d’urine tout en évitant la survenue d’une obstruction urétrale. Elles sont proposées après échec de la rééducation et du traitement médical.
Plusieurs substances ont été utilisées telles que le téflon, le collagène, le silicone et plus récemment l’acide hyaluronique. Les particules dont la taille est inférieure à 65 microns peuvent être phagocytées et migrer. Globalement, les résultats à long terme de ces techniques sont décevants et les injections itératives sont souvent nécessaires (Haab et coll., 1996).
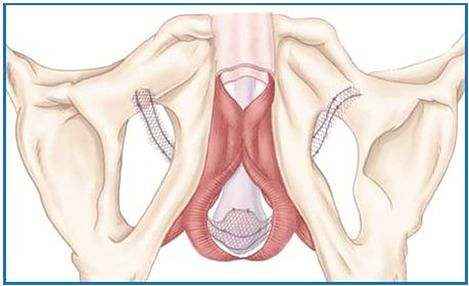
Plusieurs interventions peuvent être proposées pour le traitement de l’incontinence urinaire d’effort par hyper mobilité vésico-urétrale avec des résultats satisfaisants. Cependant, l’existence d’une insuffisance sphinctérienne associée constitue un facteur d’échec important. Les principales interventions réalisées sont :
L’implantation d’un sphincter artificiel est l’intervention de référence pour le traitement de l’insuffisance sphinctérienne urétrale. Cependant, elle nécessite un suivi prolongé et le taux de ré-interventions pour dysfonctionnement est de l’ordre de 21% (Mottet et coll., 1998). Le taux de guérison se situe autour de 90% selon les études avec un recul de 20 à 66 mois (Haab et coll., 1996). La principale complication est l’érosion urétrale qui est généralement le résultat d’une infection du dispositif. A long terme, il existe un risque d’atrophie urétrale avec inadaptation du ballonnet gonflable et récidive de l’incontinence urinaire.
L’oestrogénothérapie peut avoir des effets bénéfiques chez les femmes incontinentes ménopausées mais permet rarement de guérir une l’incontinence urinaire.
Plus récemment, le premier traitement médical de l’incontinence à action nerveuse centrale a été mis sur le marché européen (McCormack et Keating, 2004). Ce médicament est un inhibiteur de la recapture de la noradrénaline et de la sérotonine. Il agit en favorisant l’action du glutamate et renforce le tonus urétral. L’efficacité de ce traitement à long terme est en cours d’évaluation.